Module 1 : Gérontologie
Introduction
Le vieillissement est un processus normal. Avec l’âge, l’organisme humain commence à décliner; ce déclin s’effectue plus rapidement chez certaines personnes et peut entraîner un taux plus élevé d’invalidité.
Dans le présent module, nous allons nous pencher sur les effets du vieillissement sur les organes, sur la posologie du traitement médicamenteux chez le sujet âgé et sur les caractéristiques démographiques de la population âgée du Canada.
Structure du module
Le présent module renferme trois chapitres :
Chapitre 1 : Vieillissement
Chapitre 2 : Posologie du traitement médicamenteux chez le sujet âgé
Chapitre 3 : Considérations démographiques
Chapitre 1 : Vieillissement
Objectifs d’apprentissage
Après avoir lu le présent chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Définir le terme « vieillissement » et l’expression « personne âgée ».
- Exposer les causes du vieillissement.
- Expliquer les principaux effets du vieillissement sur les divers systèmes et organes du corps.
- Nommer des troubles de santé courants associés au vieillissement.
Description du vieillissement
Le vieillissement est un processus normal qui s’étend sur toute la vie. Phénomène complexe, il procède à la fois de modifications physiologiques normales et des effets de maladies concomitantes. Si certaines affections sont plus fréquentes chez les personnes âgées, la maladie n’est pas pour autant une composante normale du vieillissement. En adoptant de saines habitudes de vie, certaines personnes peuvent éviter de nombreuses maladies ou à tout le moins en retarder l’apparition.
L’espérance de vie moyenne des Canadiens a augmenté, mais l’âge maximal atteint n’a pas beaucoup changé avec les années. La durée maximale de la vie est d’environ 125 ans chez les femmes et un peu moins chez les hommes.
Aucun âge précis ne marque le début de la « vieillesse ». On s’entend en général pour dire qu’une personne âgée ou un aîné est une personne qui a 65 ans ou plus. Sur le plan de la santé, l’âge chronologique est un facteur moins important que la présence et la gravité de maladies concomitantes. L’état de santé physique et mentale ainsi que la capacité fonctionnelle varient considérablement d’une personne âgée à une autre.
Causes du vieillissement
On ignore la cause exacte du vieillissement.
La constitution génétique d’une personne tient une place cruciale dans la longévité de ses cellules et le rythme auquel elle vieillit. Les cellules sont constamment soumises à de multiples réactions chimiques pouvant donner lieu à la libération de toxines; ces toxines ou radicaux libres endommagent les cellules, contribuant du coup à leur vieillissement.
L’adoption de saines habitudes de vie comme une bonne alimentation, le maintien d’un poids santé, la pratique régulière d’activités physiques et le fait de ne pas fumer peut aider une à vieillir en bonne santé. L’exposition à des toxines, dans le milieu ambiant ou au travail, peut altérer le fonctionnement des reins, des poumons, du foie et du système nerveux.
Effets du vieillissement
À mesure que l’être humain avance en âge, son organisme se transforme. La masse maigre de l’organisme diminue, la masse osseuse et la masse des organes peuvent reculer légèrement, et le volume d’eau s’amenuise. La proportion de tissus adipeux augmente et la répartition du gras change : le gras se fait plus rare sous la peau et plus présent dans la région abdominale.
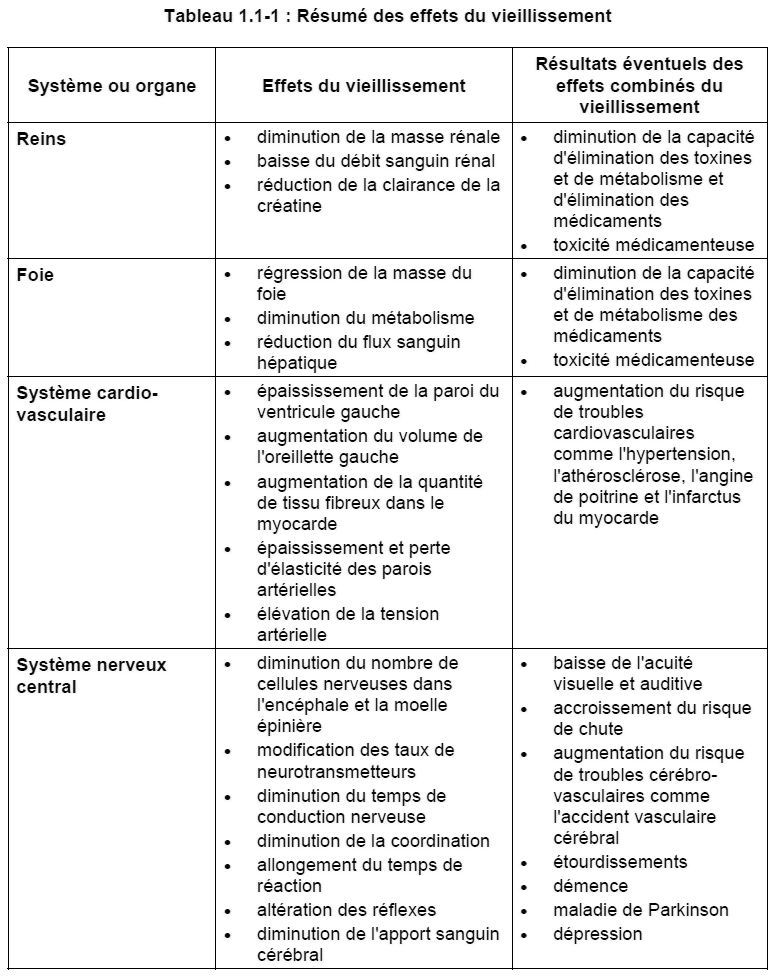
Avec l’âge, la masse rénale diminue. Le débit sanguin rénal baisse de façon marquée, ce qui a pour effet de réduire la clairance de la créatine. La masse du foie régresse également, d’où une réduction du métabolisme et du flux sanguin hépatique. Ces modifications du foie et des reins influent sur la capacité qu’a le sujet âgé d’éliminer les toxines et de métaboliser les médicaments. Nous approfondirons la posologie des médicaments chez les personnes âgées dans le chapitre 2.
Lorsqu’une personne vieillit, des changements interviennent aussi dans d’autres organes, qui peuvent contribuer à l’apparition de maladies. Plusieurs troubles surviennent uniquement chez les adultes plus âgés. Certains troubles peuvent être plus fréquents ou plus graves chez les personnes âgées, ou peuvent s’accompagner de différents symptômes.
1) Système cardiovasculaire
Dans le cadre du processus de vieillissement normal, la paroi du ventricule gauche s’épaissit légèrement. La cavité ventriculaire gauche et l’oreillette gauche peuvent aussi voir leur volume augmenter légèrement. Les parois des artères deviennent plus épaisses et perdent de leur élasticité.
De 20 à 80 ans, le rythme cardiaque diminue légèrement chez les hommes et les femmes en bonne santé. Le débit cardiaque baisse un peu chez les femmes plus âgées, mais ne change pas chez les hommes vieillissants.
Ces modifications exposent davantage les personnes âgées à des troubles cardiovasculaires tels que l’hypertension artérielle*, l’athérosclérose*, l’angine de poitrine* et l’infarctus du myocarde*. Il y a insuffisance cardiaque lorsque le coeur est incapable de fournir un apport adéquat de sang à l’organisme. Nous traiterons plus en détail des troubles cardiovasculaires dans le module 2.
2) Système nerveux
Le nombre de neurones fonctionnels diminue avec l’âge. Il peut également y avoir diminution du nombre de neurotransmetteurs et de récepteurs. Cette situation peut amener une baisse des taux de sérotonine*, de catécholamine* et d’acétylcholine de même qu’une hausse des taux de monoamine-oxydase* (MAO).
Les troubles qui s’ensuivent englobent une baisse de l’acuité visuelle et auditive, un accroissement du risque de chute ou une augmentation du risque de troubles cérébrovasculaires comme l’accident vasculaire cérébral*.
Le vieillissement peut également altérer la cognition, la mémoire, l’intelligence, la personnalité et le comportement, et donner lieu à des troubles tels que la maladie de Parkinson*, la maladie d’Alzheimer* ou la dépression*.
Nous reviendrons sur les troubles du système nerveux dans le module 3.
3) Système endocrinien
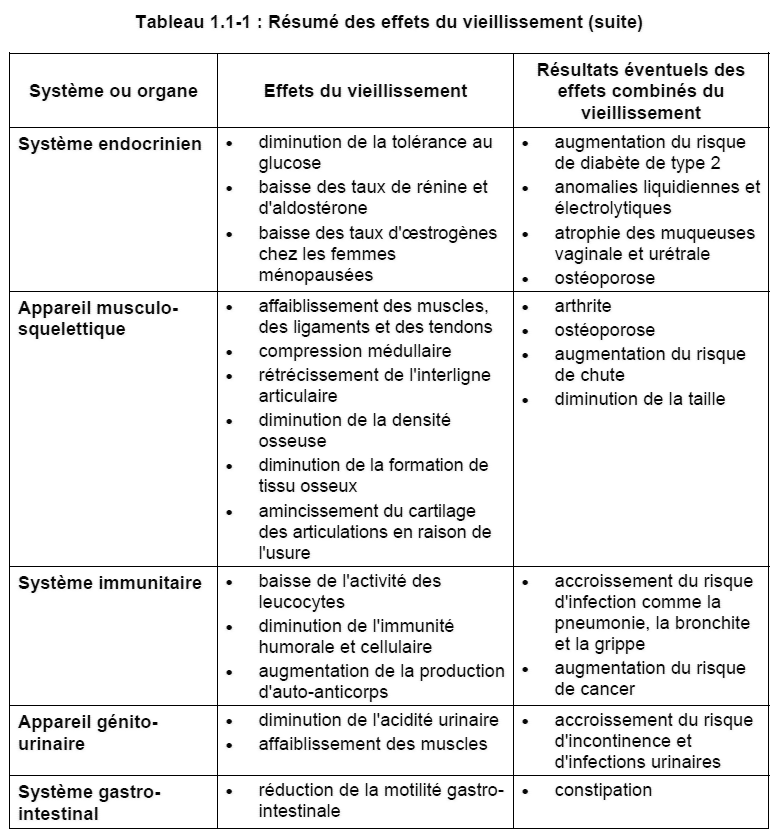
Chez de nombreuses personnes âgées, le vieillissement s’accompagne d’une altération du métabolisme des glucides et d’une modification de la tolérance au glucose. La glycémie à jeun et la glycémie postprandiale augmentent après l’âge de 30 à 40 ans. Ainsi, les personnes âgées présentent un risque accru de diabète de type 2*. Nous reviendrons sur le diabète de type 2 dans le module 4.
Le vieillissement influe aussi sur le système rénine-angiotensine-aldostérone. Une baisse des taux de rénine*, d’aldostérone* et d’angiotensine II* chez le sujet âgé est en partie à l’origine d’anomalies liquidiennes et électrolytiques, et pourrait également être une cause de déshydratation.
Les femmes ménopausées sont davantage exposées à divers troubles (dont l’ostéoporose*, les maladies cardiovasculaires et l’atrophie* vulvaire et vaginale) en raison d’une baisse des taux d’oestrogènes.
4) Appareil musculosquelettique
La densité densité osseuse commence à diminuer chez les hommes et les femmes de plus de 30 ans, mais elle régresse plus rapidement chez les femmes dans les années qui suivent immédiatement la ménopause du fait d’une baisse des taux d’oestrogènes. Cette raréfaction de la masse osseuse peut entraîner une ostéoporose accompagnée d’un accroissement du risque de fracture, les os étant plus fragiles.
Voici d’autres changements qui se produisent avec l’âge :
- diminution de la formation de tissu osseux et augmentation de la résorption ou déperdition osseuse;
- amincissement du cartilage des articulations en raison de l’usure; et
- affaiblissement des ligaments et des tendons.
Nous approfondirons l’arthrose* et l’ostéoporose dans le module 5.
5) Système immunitaire
Avec l’âge, il y a baisse de l’activité des leucocytes (par exemple, les lymphocytes T et les neutrophiles) participant à la réponse non spécifique de l’organisme aux microorganismes ainsi que du système immunitaire. L’immunité humorale (s’opérant par les lymphocytes B), qui repose sur la production d’anticorps capables d’éliminer des antigènes néfastes, diminue également avec l’âge. L’immunité cellulaire (agissant par l’intermédiaire des lymphocytes T) s’amenuise et donne lieu à des réactions d’hypersensibilité* retardée.
Les infections des voies respiratoires comme la pneumonie* et la bronchite* sont plus fréquentes chez les personnes âgées. La perte de tissus élastiques et l’affaiblissement de la musculature dans les voies aériennes inférieures réduisent la capacité d’expectoration. On observe également une diminution du transport mucociliaire des sécrétions et des substances étrangères. Ces altérations rendent l’appareil respiratoire plus vulnérable à une invasion par des microorganismes.
L’urine devient moins acide et la vessie ne se vide pas complètement, de sorte que le sujet âgé est plus exposé aux infections urinaires.
Nous aborderons plus en détail les maladies infectieuses dans le module 6 et le cancer dans le module 7.
6) Appareil génito-urinaire
Le vieillissement est associé à une diminution de la capacité et de la contractilité de la vessie de même qu’à une diminution de la capacité à retarder la miction. Chez la femme, l’urètre raccourcit et le sphincter urétral s’affaiblit. Chez l’homme, la prostate s’hypertrophie. À cause de ces changements, les personnes âgées sont davantage à risque de présenter des troubles génito-urinaires. Nous discuterons plus en détail des troubles génito-urinaires dans le module 8.
7) Système gastro-intestinal
Le vieillissement s’accompagne également d’un ralentissement du métabolisme et de la motilité gastro-intestinale, ce qui peut entraîner la constipation.
En vieillissant, la capacité d’absorber des nutriments régresse et le métabolisme ralentit. Or, les personnes âgées sont rassasiées plus rapidement avec moins d’aliments. Cependant, si l’apport de nutriments ne satisfait pas aux exigences de l’organisme, il peut y avoir malnutrition. Nous aborderons la malnutrition plus en détail dans le module 9.
Résumé – Chapitre 1 : Vieillissement
On s’entend en général pour dire qu’une personne âgée ou un aîné est une personne qui a 65 ans et plus. Aujourd’hui, beaucoup de personnes âgées vivent plus longtemps et bon nombre d’entre elles vieillissent en meilleure santé que les aînés des générations précédentes.
Bien que le processus de vieillissement soit normal et progressif, il peut tout de même s’accompagner de maladies et de troubles divers. En adoptant de saines habitudes de vie, certaines personnes peuvent éviter de nombreuses maladies fréquentes chez le sujet âgé ou à tout le moins en retarder l’apparition.
On ignore la cause exacte du vieillissement, mais on sait que le bagage génétique et les habitudes de vie tiennent une place importante dans la longévité d’une personne et le fait que celle-ci sera ou non exposée aux maladies du sujet âgé.
Avec l’âge, la composition de l’organisme change et les organes subissent progressivement plusieurs modifications. Ces changements réduisent la capacité qu’a le sujet âgé d’éliminer les toxines ainsi que de métaboliser et d’éliminer les médicaments. Les personnes âgées sont également plus vulnérables à certaines maladies et à certains troubles de santé tels que :
- les troubles cardiovasculaires comme l’hypertension, l’athérosclérose, l’angine de poitrine et l’infarctus du myocarde;
- les troubles du système nerveux central comme la démence, la maladie de Parkinson, la dépression et l’accident vasculaire cérébral;
- le diabète de type 2;
- l’arthrite;
- l’ostéoporose;
- des infections telles que la pneumonie, la bronchite, la grippe et les infections urinaires;
- le cancer;
- l’incontinence urinaire;
- la constipation.
Autoévaluation – Chapitre 1 : Vieillissement
1
Vrai ou faux

2
Quel est l’effet du vieillissement sur les reins?
______________________________
______________________________
______________________________
______________________________
3
Quel est est l’effet du vieillissement sur le foie?
______________________________
______________________________
______________________________
______________________________
4
Les personnes âgées présentent un risque accru de diabète de type 2 en raison d’une diminution ___________________________________.
Corrigé de l’autoévaluation – Chapitre 1 : Vieillissement
1
1) Vrai
2) Faux
Une « personne âgée » désigne en général une personne de 65 ans ou plus.
3) Vrai
2
Le vieillissement a les effets suivants sur les reins :
• la masse rénale diminue;
• le débit sanguin rénal baisse de façon marquée;
• la clairance de la créatine diminue.
3
Avec l’âge, la masse du foie régresse, ce qui entraîne :
• une diminution du métabolisme; et
• une réduction du flux sanguin hépatique.
4
de la tolérance au glucose
Chapitre 2 : Posologie du traitement médicamenteux chez le sujet âgé
Objectifs d’apprentissage
Après avoir lu le présent chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Décrire les effets des modifications pharmacocinétiques associées au vieillissement sur la réponse au traitement médicamenteux chez le sujet âgé.
- Énoncer les conséquences des troubles hépatiques et rénaux sur l’absorption, la distribution et l’élimination des médicaments.
- Décrire les effets des modifications pharmacodynamiques associées au vieillissement sur la réponse au traitement médicamenteux chez le sujet âgé.
- Dire pourquoi les personnes âgées courent un risque de polymédication.
- Expliquer pourquoi l’observance thérapeutique peut poser un problème chez les personnes âgées.
Pharmacothérapie chez le sujet âgé
Les personnes âgées prennent souvent plusieurs médicaments pour soigner des affections concomitantes (polymédication). C’est pourquoi cette population requiert une attention particulière. Administrer d’abord une faible dose qu’on augmentera lentement selon la tolérance : cette règle doit guider le choix de la posologie d’un médicament chez un patient âgé, sauf pour ce qui est de la plupart des antibiotiques.
Les risques d’effets indésirables associés aux médicaments sont plus élevés chez les patients âgés en raison :
- des modifications pharmacocinétiques et pharmacodynamiques associées au vieillissement;
- de l’augmentation des troubles vasculaires, rénaux et neurologiques; et
- de la prise de plusieurs médicaments.
La fidélité au traitement (ou observance thérapeutique) constitue également un problème. Il est important que les patients comprennent la raison d’être de leurs divers traitements médicamenteux et du schéma posologique de chacun d’eux.
Modifications pharmacocinétiques chez le sujet âgé
Parmi les conséquences du vieillissement sur le plan pharmacocinétique, on compte des modifications de l’absorption, de la distribution, du métabolisme et de l’excrétion des médicaments.
1) Absorption
Le vieillissement s’accompagne de modifications du tube digestif, mais ce dernier conserve en général son intégrité anatomique et physiologique. Les modifications qui peuvent en théorie altérer l’absorption des médicaments comprennent une diminution des sécrétions acides de l’estomac, une baisse de la motilité gastrique et une réduction du métabolisme de premier passage.
- Diminution des sécrétions acides
Une augmentation du pH gastrique découlant d’une diminution des sécrétions acides est beaucoup plus fréquente chez le sujet âgé et entraîne une diminution du rapport molécules non ionisées-molécules ionisées des médicaments faiblement acides. Ce phénomène réduirait l’absorption par l’estomac de certains médicaments ayant besoin d’un milieu acide pour être absorbés (par exemple, le fluconazole). Phénomène rare, l’achlorhydrie* accentuerait cet effet. - Baisse de la motilité gastrique
Le retard de la vidange gastrique a pour effet de retarder le début d’action des médicaments, car leur passage dans l’intestin grêle, où a lieu l’essentiel de l’absorption, est alors retardé. L’absorption des médicaments demeure généralement inchangée chez les personnes âgées malgré l’augmentation du pH gastrique et la baisse de la motilité gastro-intestinale. - Réduction de l’effet de premier passage
Certains médicaments possédant un taux élevé de métabolisme de premier passage (dont le propranolol) peuvent présenter une biodisponibilité élevée en raison de la diminution de l’extraction de premier passage chez les personnes âgées.
2) Distribution
- Volume de distribution
Le volume volume de distribution (Vd) est une notion mathématique correspondant au rapport de la quantité de médicament dans l’organisme à sa concentration sérique. Si la dose administrée entraîne une faible concentration sérique, le Vd est alors important.Le poids corporel et la composition de l’organisme changent avec l’âge. Le liquide intracellulaire passe de 42 à 33 % et la proportion de tissus adipeux dans l’organisme, de 15 à 30 % du poids corporel lorsqu’on compare un adulte moyen de 25 ans à un adulte moyen de 75 ans.Ces changements qui s’opèrent dans l’organisme entraînent des effets sur la concentration sérique des médicaments, selon qu’ils sont hydrosolubles ou liposolubles. En présence de médicaments qui se dissolvent dans les liquides corporels ou hydrosolubles (par exemple, la digoxine, le lithium, les aminosides), la réduction en eau du corps associée au vieillissement se traduira par un Vd plus faible et une concentration sérique plus forte du médicament, même si la dose habituelle est administrée. C’est pourquoi il peut être nécessaire d’administrer une dose d’attaque plus faible chez les personnes âgées afin d’éviter une toxicité médicamenteuse.En présence de médicaments qui se dissolvent dans les tissus adipeux ou liposolubles (par exemple, les sédatifs et autres psychotropes), l’augmentation de l’adiposité entraîne un Vd plus élevé chez le sujet âgé. Une plus grande absorption du médicament dans les tissus adipeux peut produire à la longue une accumulation d’agents liposolubles et prolonger la demi-vie sérique. L’accumulation de médicament peut se traduire par une toxicité médicamenteuse. C’est pourquoi il peut être nécessaire d’administrer une dose d’attaque plus faible ou de réduire la dose après un certain temps afin d’éviter toute toxicité. - Liaison aux protéines plasmatiques
Le vieillissement est associé à une baisse des taux moyens d’albumine sérique, qui reculent d’environ 40 g/L à l’âge de 40 ans à 36 g/L après 80 ans. Ce phénomène est marqué dans le cas des substances qui se lient fortement aux protéines (par exemple, la phénytoïne).Un taux réduit de protéines plasmatiques (l’albumine) entraîne une réduction de la concentration sérique de médicaments se liant aux protéines, et une augmentation de la concentration de la fraction libre (non liée). Or, c’est la fraction libre qui exerce une action pharmacologique. Il a été montré qu’une diminution de l’albuminémie augmentait le nombre de fractions libres d’un médicament chez une personne âgée. Cette constatation revêt une importance extrême en ce qui concerne les médicaments qui se lient fortement à l’albumine plasmatique.L’administration concomitante de deux médicaments qui se lient fortement aux protéines plasmatiques et qui partagent le même site de liaison protéique risque d’accentuer l’effet de chacun des deux médicaments. Cela est encore plus vrai lorsqu’un médicament ou les deux possèdent un index thérapeutique étroit, comme la digoxine ou la warfarine.
3) Élimination
Les deux principales voies d’élimination des médicaments sont l’excrétion rénale et le métabolisme hépatique. Ces deux processus peuvent être modifiés par le vieillissement.
- Excrétion rénale
La fonction rénale diminue avec l’âge en raison de nombreuses modifications de la structure et de la fonction rénales. Dans le cas des médicaments éliminés par les reins, la baisse de la fonction rénale est probablement la principale cause de l’accumulation des médicaments, de l’augmentation de leurs taux sériques et de l’exacerbation de leurs effets chez les personnes âgées.L’âge se répercute sur la fonction excrétrice des reins ainsi que sur leur capacité de maintenir la composition des liquides corporels. Après 40 ans, on observe une diminution progressive d’environ 10 % par décennie du débit sanguin rénal total et du taux de filtration glomérulaire. À 80 ans, la fonction rénale est environ la moitié de ce qu’elle est chez une personne de 40 ans.On évalue généralement la fonction rénale au moyen des taux de créatinine sérique. Une augmentation de la créatinine sérique traduit une diminution de la filtration glomérulaire. Le taux de créatinine sérique peut demeurer à l’intérieur de la plage normale tant que la fonction rénale n’a pas diminué de 50 %. Chez le sujet âgé, la fonction rénale peut toutefois se détériorer sans qu’il y ait d’augmentation de la créatinine en raison d’une baisse de la production de cette substance. Pour l’établissement de la posologie, on rajustera donc la clairance de la créatinine en fonction de l’âge.Chez le jeune adulte, la clairance normale de la créatinine est de 125 mL/min (2 mL/sec). On doit habituellement adapter la dose dans le cas des médicaments éliminés par voie rénale lorsque la clairance de la créatinine descend sous la plage des 30 à 50 mL/min. Chaque fabricant publie des données précises à ce sujet.La détérioration de la fonction rénale commande souvent une réduction de la dose de nombreux médicaments (par exemple, la digoxine, l’acyclovir et le lithium) éliminés principalement par les reins en raison du risque d’accumulation chez le sujet âgé.
- Métabolisme hépatique des médicaments
La taille du foie et le débit sanguin diminuent avec l’âge. Le fléchissement de la capacité du foie à métaboliser les médicaments dépend de la voie métabolique. Les réactions d’oxydation et de réduction (phase I du métabolisme) donnent lieu au déclin du système enzymatique du cytochrome P450 avec l’âge. Les réactions de conjugaison (phase II du métabolisme) demeurent inchangées.Les conséquences de la diminution du métabolisme dépendent de la nature du médicament. Si celui-ci est inactivé par le métabolisme hépatique, une baisse du métabolisme devrait prolonger sa durée d’action. Si la biodisponibilité du médicament dépend de la quantité de substance capable de se soustraire au métabolisme de premier passage, une réduction du métabolisme hépatique devrait se traduire par une hausse des concentrations initiales du médicament dans le sang et, possiblement, par un allongement de sa demi-vie. Si, par contre, le médicament est activé par le métabolisme de premier passage hépatique, son effet sera probablement réduit chez les personnes âgées atteintes d’un trouble hépatique. L’énalapril (dont l’énalaprilat est le métabolite actif) et la codéine (dont la morphine est le métabolite actif) sont des exemples de promédicament.
Maladies hépatiques
Les maladies du foie semblent plus fréquentes chez les personnes âgées.
Les modifications qui accompagnent les maladies hépatiques peuvent se répercuter sur l’absorption, la distribution, le métabolisme et l’élimination de nombreux médicaments. Certaines affections hépatiques perturbent les concentrations sanguines de certaines protéines (l’albumine est produite dans le foie), ce qui peut avoir des conséquences sur la liaison de certains médicaments aux protéines. D’autres maladies (par exemple, la cirrhose) peuvent s’accompagner d’une baisse du flux sanguin hépatique ou de la capacité à métaboliser le médicament.
Devant une insuffisance hépatique (par exemple, une cirrhose alcoolique grave), il faut souvent adapter la dose des médicaments éliminés principalement par le foie. Les recommandations relatives à l’adaptation posologique dans les maladies du foie peuvent être consultées dans la monographie des produits et sont généralement fondées sur les critères suivants :
- la gravité de la maladie hépatique;
- la fraction de la clairance totale du médicament ayant lieu dans le foie (comparativement à celle qui a lieu dans les reins);
- la voie d’administration; et
- la durée du traitement.
Une adaptation de la posologie s’impose si :
- l’atteinte hépatique est grave;
- la capacité du foie à métaboliser le médicament est altérée;
- la marge thérapeutique est étroite; et si
- le traitement est prolongé.
Insuffisance rénale
L’insuffisance rénale n’est pas l’apanage des personnes âgées, mais une aggravation de la détérioration rénale est souvent observée au sein de cette population.
L’insuffisance rénale entraîne une baisse importante de l’élimination des médicaments principalement excrétés sous forme inchangée par les reins (et qui sont donc faiblement métabolisés par le foie). De plus, il est important de noter qu’elle peut modifier l’absorption, la distribution ainsi que le métabolisme et l’excrétion des médicaments éliminés par d’autres voies (dont le métabolisme hépatique).
L’absorption des médicaments chez les insuffisants rénaux peut être altérée par des modifications du délai de vidange gastrointestinale ou du pH gastrique ou par un oedème du tube digestif.
L’insuffisance rénale peut être associée à une modification du volume de distribution de nombreux médicaments.
Le métabolisme de certains médicaments est souvent modifié chez les insuffisants rénaux. Cette situation peut résulter d’une diminution du métabolisme des médicaments par les reins à proprement parler ou découler d’une réduction dans l’élimination par les reins des métabolites provenant du métabolisme hépatique. Une réduction de l’élimination par les reins des produits du métabolisme hépatique (les métabolites) peut causer la toxicité médicamenteuse (par exemple, la morphine est métabolisée par le foie, mais ses métabolites sont excrétés par les reins.)
Pour que la concentration sérique d’un médicament chez un insuffisant rénal se rapproche de la concentration enregistrée chez un sujet sain, il faut adapter la posologie du médicament, ce qui peut se faire de deux manières :
- par l’allongement de l’intervalle (la même dose est administrée à intervalles plus longs); ou
- par la réduction de la dose (la dose est réduite, mais l’intervalle posologique reste le même).
On peut aussi marier les deux méthodes.
Il faut user de prudence dans l’utilisation de médicaments éliminés par les reins et présentant un index thérapeutique étroit auprès des insuffisants rénaux. Par exemple, les antibiotiques
aminoglycosidiques peuvent aggraver la détérioration rénale ou causer l’ototoxicité*.
On peut choisir d’utiliser un médicament chez une personne atteinte d’insuffisance rénale en raison de son élimination complète par une autre voie. Par exemple, la ceftriaxone est éliminée par le foie et peut être administrée aux patients ayant une piètre fonction rénale sans que l’on doive adapter la posologie. La monographie de produit fait état de recommandations relatives à l’adaptation posologique chez les insuffisants rénaux.
Pharmacodynamie
Divers facteurs peuvent influer sur la sensibilité de l’organe récepteur, dont :
- l’altération de sites récepteurs ou une sensibilité altérée des récepteurs avec l’âge;
- une diminution du nombre de neurones et de neurotransmetteurs;
- une modification des réponses homéostasiques;
- une maladie touchant l’organe en question; et
- des modifications de la composition de l’organisme entraînant une hausse de la concentration du médicament au site récepteur;
- une maladie aiguë.
1) Sensibilité aux médicaments
Le vieillissement est parfois associé à une augmentation de la sensibilité à l’effet de certains médicaments, notamment :
- l’effet sédatif des benzodiazépines;
- l’effet hypotenseur des vasodilatateurs;
- les effets analgésique et sédatif des opiacés;
- l’effet anticoagulant de la warfarine; et
- l’effet anticholinergique de certains médicaments sur la déficience cognitive.
Les traitements par les sédatifs, les antipsychotiques, les antidépresseurs, les anticholinergiques, les antihypertenseurs et la digoxine doivent être mis en route à une dose réduite qui sera augmentée progressivement, au besoin. Il faut user de prudence avec l’utilisation des anticholinergiques chez les personnes âgées.
2) Effets indésirables
Certains effets indésirables sont plus fréquents chez les personnes âgées. On observe notamment :
- une sédation excessive lors de l’emploi de sédatifs;
- des irritations, des ulcérations et des hémorragies gastrointestinales;
- de la constipation;
- du délire; et
- des troubles mictionnels (dont l’incontinence ou la rétention urinaire).
Les facteurs suivants sont associés à une hausse du risque d’effets indésirables :
- la polymédication;
- l’emploi de médicaments ayant un index thérapeutique restreint;
- l’âge (plus de 70 ans);
- des troubles cardiovasculaires graves (insuffisance cardiaque présente ou passée);
- une baisse de la fonction hépatique;
- une insuffisance rénale; et
- la malnutrition.
Polymédication
Les personnes âgées représentent environ 13 % de la population du Canada, mais elles sont à l’origine de 30 à 40 % des ordonnances délivrées au pays.
Environ 80 % des personnes âgées vivant à la maison font usage d’une forme quelconque de médicament d’ordonnance ou de médicament en vente libre. Plus de 50 % de ces personnes utilisent au moins deux médicaments.
Prescription de produits inutiles, mauvaise utilisation d’agents médicamenteux et prescription inadéquate de médicaments : voilà autant de facteurs qui augmentent le risque de maladie liée aux médicaments. On estime que de 6 à 28 % des cas d’hospitalisation de personnes âgées sont imputables à un trouble de santé ayant trait aux médicaments.
La polymédication peut être une conséquence de la prescription inadéquate de médicaments. Ainsi, des médicaments peuvent avoir été prescrits par des médecins qui ne connaissent pas l’ensemble du portrait thérapeutique du patient. Il arrive souvent que des personnes âgées consultent un médecin à propos de divers troubles de santé pour lesquels elles veulent obtenir un traitement médicamenteux. Les aînés peuvent aussi prendre des remèdes à base de plantes médicinales ou d’autres médicaments en vente libre qui interagissent de manière imprévisible.
Au cours de la dernière décennie, on a intensifié les efforts de prévention des maladies, ce qui entraîne l’accroissement de la polymédication. Voici quelques exemples :
- emploi d’acide acétylsalicylique (AAS) et d’autres agents pour la prévention des accidents vasculaires cérébraux;
- usage de bisphosphonates et d’autres agents pour la prévention de l’ostéoporose;
- utilisation d’antihypertenseurs et d’hypocholestérolémiants pour la prévention des accidents cardiovasculaires; et
- administration d’inhibiteurs de l’ECA aux patients souffrant de diabète sucré pour la prévention de l’atteinte rénale.
En passant régulièrement en revue les médicaments pris par une personne, on pourrait réduire le nombre d’agents nécessaires et ainsi atténuer le risque d’effets indésirables dus à l’emploi simultané de plusieurs médicaments. Les cliniciens utilisent des critères explicites (par exemple, la liste Beers des médicaments ne devant pas être prescrits aux personnes âgées) et des critères implicites (prise en considération de tous les facteurs agissant sur l’action du médicament chez une personne âgée en particulier, notamment en ce qui a trait aux modifications pharmacocinétiques ou pharmacodynamiques qui se produisent ou aux interactions médicamenteuses).
La plupart des pharmaciens tiennent un dossier informatisé des médicaments que prend un patient et peuvent surveiller la double médication ou d’éventuelles interactions médicamenteuses.
Observance thérapeutique
Une personne âgée peut avoir du mal à être fidèle à un traitement médicamenteux pour diverses raisons, dont les suivantes :
- augmentation de la prévalence des troubles de la mémoire;
- troubles de la vision;
- complexité des schémas thérapeutiques; et
- connaissance inadéquate du médicament, de son utilité et de sa durée.
Les professionnels de la santé peuvent contribuer à l’augmentation de l’observance thérapeutique chez les personnes âgées en :
- passant en revue les médicaments utilisés pour s’assurer que tous sont essentiels;
- donnant de vive voix des instructions claires;
- fournissant par écrit un complément d’information non équivoque;
- fournissant des contenants non à l’épreuve des enfants et faciles à ouvrir lors de la remise des médicaments (dans le cas des patients souffrant d’arthrite aux mains); et en
- fournissant des aide-mémoire (par exemple, des contenants compartimentés pour médicaments).
Enfin, on devrait décourager les pratiques consistant, par exemple, à accumuler des médicaments en vue de leur prise ultérieure et à faire usage de médicaments destinés à d’autres personnes, car elles sont dangereuses.
Résumé – Chapitre 2 : Posologie du traitement médicamenteux chez le sujet âgé
L’utilisation avisée de médicaments chez les personnes âgées peut grandement améliorer leur qualité de vie. Cela dit, les aînés prennent souvent plusieurs médicaments pour soigner des affections concomitantes, et les risques d’effets indésirables associés aux médicaments sont plus élevés chez la population âgée.
Il importe de connaître les effets du vieillissement sur l’absorption, la distribution, le métabolisme et l’excrétion des médicaments et adapter les posologies afin d’éviter les effets indésirables. Ainsi, on doit tenir compte des facteurs suivants :
- absorption : diminution des sécrétions acides, de la motilité gastrique et du métabolisme de premier passage;
- distribution : diminution du volume de distribution et de la liaison aux protéines plasmatiques; et
- élimination rénale : baisse de la fonction rénale qui altère l’élimination des médicaments excrétés par les reins ainsi que l’élimination des métabolites hépatiques également excrétés par les reins;
- métabolisme hépatique : réduction éventuelle du métabolisme oxydant (système d’enzymes P450). Le métabolisme par glucuronidation peut être maintenu.
Comme les personnes âgées présentent en général plus de troubles de santé chroniques et qu’il leur arrive de consulter leur médecin pour diverses maladies, l’utilisation concomitante de médicaments est plus fréquente chez elles que chez les autres groupes d’âge. L’arrivée de nouvelles démarches préventives fait également en sorte que le sujet âgé est plus susceptible de prendre plusieurs médicaments. Ces situations sont propices à la survenue d’effets indésirables, à la polymédication et à l’inobservance thérapeutique. Les cliniciens utilisent donc des critères explicites et implicites pour évaluer de façon probante la pertinence du traitement médicamenteux chez les personnes âgées.
On peut accroître l’observance thérapeutique en :
- limitant le nombre de médicaments;
- simplifiant le schéma thérapeutique;
- informant le patient;
- recourant à des moyens facilitant l’observance du traitement; et en
- améliorant la relation médecin-patient.
Dans une démarche de prescription judicieuse, on prendra en considération tous ces facteurs.
Autoévaluation – Chapitre 2 : Posologie du traitement médicamenteux chez le sujet âgé
1
L’achlorhydrie peut réduire l’absorption par l’estomac des médicaments faiblement acides.
a) Vrai
b) Faux
2
Chez les patients âgés,
a) la teneur globale en eau du corps augmente.
b) le volume de distribution de la plupart des médicaments hydrosolubles diminue.
c) le taux d’albumine sérique augmente.
d) le nombre de fractions libres d’un médicament diminue.
3
Vrai ou faux?

4
En cas cas d’affection hépatique, il faut adapter la dose d’un médicament lorsque :
a) la maladie est grave.
b) le métabolisme du médicament n’est pas modifié.
c) le médicament a une grande marge thérapeutique.
d) le traitement est de courte durée.
5
Quelles sont les méthodes d’adaptation posologique chez le patient atteint d’insuffisance rénale?
___________________________________________
___________________________________________
___________________________________________
___________________________________________
6
Quels sont les critères qu’utilisent les cliniciens pour évaluer de façon probante la pertinence du traitement médicamenteux chez les personnes âgées?
__________________________________________
__________________________________________
__________________________________________
__________________________________________
7
Par quels moyens peut-on accroître l’observance thérapeutique chez les patients âgés?
__________________________________________
__________________________________________
__________________________________________
__________________________________________
Corrigé de l’autoévaluation – Chapitre 2 : Posologie du traitement médicamenteux chez le sujet âgé
1
a) vrai
2
b) le volume de distribution de la plupart des médicaments hydrosolubles diminue.
3
1) Faux
Chez les patients âgés, la fonction rénale peut être atteinte sans qu’il y ait d’augmentation du taux de créatinine sérique.
2) Vrai
3) Vrai
4) Vrai
5) Faux
Les conséquences de la baisse du métabolisme hépatique varient selon le médicament et l’existence d’autres voies d’élimination.
6) Faux
Les affections rénales peuvent modifier l’absorption, la distribution, le métabolisme et l’élimination des médicaments qui sont éliminés par d’autres voies (dont le métabolisme hépatique).
4
a) la maladie est grave.
5
L’allongement de l’intervalle
La réduction de la dose
6
Critères explicites (par exemple, la liste Beers des médicaments ne devant pas être prescrits aux personnes âgées)
Critères implicites (facteurs pharmacocinétiques et pharmacodynamiques affectant le sujet)
7
On peut accroître l’observance thérapeutique en :
• limitant le nombre de médicaments;
• simplifiant le schéma thérapeutique;
• informant le patient;
• recourant à des moyens facilitant le respect du traitement; et en
• améliorant la relation médecin-patient.
Références
Beers MH. Explicit criteria for determining potentially inappropriate medication use by the elderly: an update. Arch Intern Med 1997;157:153-6.
Fick DM. Cooper JW. Wade WE. Waller JL. Maclean JR. Beers MH. Updating the Beers criteria for potentially inappropriate medication use in older adults: results of a US consensus panel of experts. Archives of Internal Medicine. 2003;163(22):2716-24
Shelton PS, Fritsch MA, Scott MA. Assessing medication appropriateness in the elderly, a review of available measures. Drugs Aging 2000;16(6):437-50.
Chapitre 3 : Considération démographiques
Objectifs d’apprentissage
Après avoir lu le présent chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Dire quel est le pourcentage de personnes âgées au sein de la population canadienne.
- Expliquer pourquoi le nombre de personnes âgées augmente au Canada.
- Dire quelle est l’espérance de vie des personnes âgées au Canada.
- Nommer les principaux troubles de santé chroniques et les principales causes de décès chez les personnes âgées au Canada.
- Dire quel pourcentage de la population âgée canadienne doit faire usage de médicaments.
Personnes âgées du Canada
Les personnes âgées ou aînés sont l’un des segments de la population qui croît le plus rapidement au Canada. En 2001, 3,9 millions de Canadiens sur 30 millions avaient 65 ans ou plus, ce qui représente à peu près 13 % de la population. Ce pourcentage va continuer d’augmenter au cours des prochaines années pour atteindre 14,6 % en 2010 et 22 % en 2031 (Source : Division du vieillissement et des aînés, Santé Canada).
Facteurs à l’origine de l’augmentation du nombre de personnes âgées
Plusieurs facteurs expliquent le vieillissement de la population canadienne.
1) Vieillissement de la génération du baby-boom
La majorité des « baby-boomers » nés entre 1946 et 1966 aura près de 65 ans en 2011. Il se produira alors un accroissement phénoménal du nombre de personnes âgées sur une courte période de 20 ans.
2) Chute du taux de fertilité
Comme les familles ont moins d’enfants, les aînés constituent un pourcentage plus élevé de la population.
3) Augmentation de l’espérance de vie
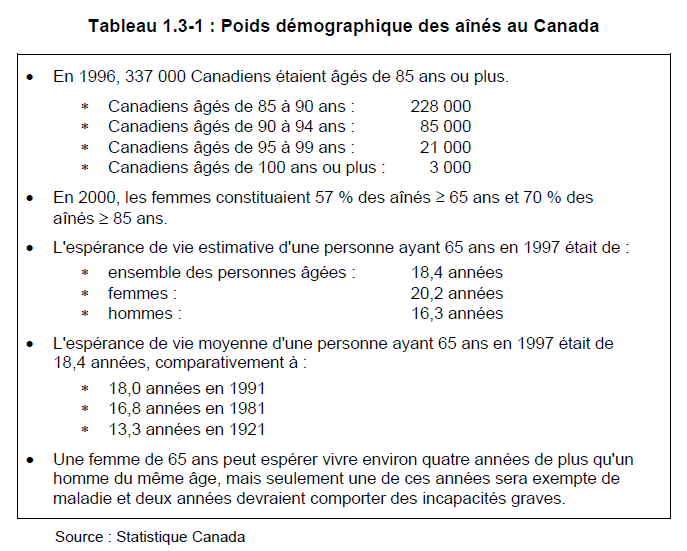
Les gens vivent plus longtemps. L’espérance de vie moyenne d’un Canadien de 65 ans augmente peu à peu (voir le tableau 1.3-1). L’espérance de vie a progressé de cinq ans depuis 1921. Les femmes vivent plus longtemps que les hommes.
Les personnes âgées de 85 ans ou plus sont l’un des segments de la population des aînés qui croît le plus rapidement.
4) Diminution du taux de mortalité
Parallèlement à l’augmentation de l’espérance de vie, le taux de mortalité lié à l’âge diminue en raison de l’amélioration des conditions de vie, des soins de santé et des habitudes de vie. Les maladies chroniques ont remplacé les maladies infectieuses en tant que principale cause de mortalité.

Morbidité et mortalité des personnes âgées
Un fort pourcentage de personnes âgées vivant à la maison souffrent d’un trouble de santé chronique et environ le quart d’entre elles présentent des incapacités de longue durée (voir le tableau 1.3-2). Les femmes vivent plus longtemps que les hommes, mais vivent une plus grande partie de leur vieillesse avec une incapacité.
Les principaux problèmes de santé chroniques sont :
- l’arthrite ou les rhumatismes;
- l’hypertension artérielle;
- les allergies alimentaires ou autres;
- les cardiopathies;
- les dorsalgies;
- le diabète;
- les cataractes;
- l’incontinence; et
- le glaucome.
Un nombre important de personnes âgées souffrent de douleurs ou de malaises chroniques.
La présence de maladies chroniques concomitantes augmente avec l’âge. Incapacités et maladies nuisent aux personnes âgées dans l’exécution de leurs activités quotidiennes; de plus, elles réduisent leur autonomie et pèsent lourd sur la demande de soins de longue durée.
La dépression chez les aînés est un important problème sous-diagnostiqué. Les personnes âgées peuvent également souffrir d’autres affections neurologiques, dont la maladie de Parkinson et la démence*.
Les aînés sont généralement plus susceptibles d’être hospitalisés que les adultes âgés de 45 à 64 ans. Le taux d’hospitalisation augmente de façon importante chez les aînés plus âgés. Les gens âgés ont aussi tendance à demeurer plus longtemps à l’hôpital que les plus jeunes.
Les quatre principales causes de décès chez les personnes âgées sont :
- les coronaropathies;
- le cancer du poumon;
- les accidents vasculaires cérébraux; et
- les maladies respiratoires.
Le taux de décès par cardiopathie chez les aînés a reculé de 34 % de 1980 à 1996, mais le taux de mortalité imputable à un cancer a augmenté de 9 % pendant la même période.
Résumé – Chapitre 3 : Considérations démographiques
Environ 13 % de la population canadienne est âgée de 65 ans ou plus. La population du
Canada vieillit en raison de la chute du taux de fertilité, du vieillissement de la génération
du baby-boom, de l’augmentation de l’espérance de vie et de la diminution du taux de
mortalité.
L’espérance de vie moyenne d’une personne de 65 ans en 1997 était de 18,4 années. Les
femmes vivent plus longtemps que les hommes, mais ne sont pas forcément en meilleure
santé que les hommes en vieillissant.
Plus de 80 % des aînés vivant à la maison souffrent d’un trouble de santé chronique, et beaucoup de personnes âgées utilisent au moins deux médicaments. Les neuf principaux problèmes de santé chroniques sont :
- l’arthrite ou les rhumatismes;
- l’hypertension artérielle;
- les allergies alimentaires ou autres;
- les cardiopathies;
- les dorsalgies;
- le diabète;
- les cataractes;
- l’incontinence; et
- le glaucome.
D’importantes affections neurologiques affligent les personnes âgées du Canada, dont la dépression, la maladie de Parkinson et la démence.
Les quatre principales causes de décès chez les personnes âgées sont :
- les coronaropathies;
- le cancer du poumon;
- les accidents vasculaires cérébraux; et
- les maladies respiratoires.
Autoévaluation – Chapitre 3 : Considérations démographiques
1
Vrai ou Faux?

2
Nommez cinq principaux problèmes de santé chroniques chez les aînés :
1) _____________________________
2) _____________________________
3) _____________________________
4) _____________________________
5) _____________________________
3
Quelles sont les quatre principales causes de décès chez les personnes âgées?
_______________________________
_______________________________
_______________________________
_______________________________
Corrigé de l’autoévaluation – Chapitre 3 : Considérations démographiques
1
1 Vrai
2 Vrai
3 Vrai
4 Faux
Plus de de 60 % des aînés font usage d’au moins deux médicaments.
2
Cinq problèmes de santé chroniques parmi les suivants :
• l’arthrite ou les rhumatismes;
• l’hypertension artérielle;
• les allergies alimentaires ou autres;
• les cardiopathies;
• les dorsalgies;
• le diabète;
• les cataractes;
• l’incontinence; et
• le glaucome.
3
• les coronaropathies
• le cancer du poumon
• les accidents vasculaires cérébraux; et
• les maladies respiratoires
Examen du module 1
1
Dans le cadre du vieillissement normal, lesquels des phénomènes suivants se produisent? Cochez toutes les réponses pertinentes.
_____ a) Épaississement de la paroi du ventricule gauche du coeur
_____ b) Accélération du rythme cardiaque
_____ c) Baisse du nombre de neurotransmetteurs
_____ d) Diminution de la tolérance au glucose
_____ e) Diminution de la densité osseuse
_____ f) Diminution de l’immunité cellulaire
_____ g) Augmentation du débit sanguin rénal
_____ h) Accroissement de l’acidité urinaire
2
Chez le patient âgé, il y a en général :
a) diminution des sécrétions acides de l’estomac.
b) augmentation de la motilité gastrique.
c) augmentation de la teneur globale en eau du corps.
d) augmentation du taux d’albumine sérique.
3
Le principal facteur à l’origine de l’altération de la concentration des médicaments et de l’exacerbation de leurs effets chez les personnes âgées est :
a) le retard de la vidange gastrique.
b) la diminution de la liaison aux protéines plasmatiques.
c) la détérioration de la fonction rénale.
d) la diminution du métabolisme hépatique.
4
Parmi les facteurs suivants, lesquels sont associés à une hausse du risque d’effets indésirables?
a) La polymédication
b) L’âge (plus de 70 ans)
c) Des troubles cardiovasculaires graves
d) Toutes ces réponses
5
Les personnes âgées représentent environ 20 % de la population canadienne.
a) Vrai
b) Faux
6
Lequel des énoncés suivants est vrai?
a) Les aînés représentent un pourcentage plus élevé de la population qu’il y a 10 ans.
b) Les personnes âgées de 85 ans ou plus sont l’un des segments de la population des aînés qui croît le plus rapidement.
c) Environ 75 % des aînés vivant à la maison utilisent une forme quelconque de médicament d’ordonnance ou de médicament en vente libre.
d) Toutes ces réponses
7
Parmi les problèmes de santé suivants, lesquels représentent des problèmes de santé chroniques chez les personnes âgées?
_____ a) Les troubles hépatiques
_____ b) L’arthrite
_____ c) Les cataractes
_____ d) L’hypertension artérielle
_____ e) Les cardiopathies
_____ f) L’incontinence
_____ g) La goutte
_____ h) Le diabète
_____ i) Les dorsalgies
_____ j) Le psoriasis
_____ k) Le glaucome
_____ l) Les allergies alimentaires ou autres
8
Quelles sont les quatre principales causes de décès chez les personnes âgées?
_____ a) Le cancer du poumon
_____ b) Les cardiopathies
_____ c) Les accidents vasculaires cérébraux
_____ d) Les accidents
_____ e) Les maladies respiratoires
_____ f) Les maladies infectieuses
_____ g) Le diabète
Corrigé de l’examen du module 1
1
a) Épaississement de la paroi du ventricule gauche du coeur
c) Baisse du nombre de neurotransmetteurs
d) Diminution de la tolérance au glucose
e) Diminution de la densité osseuse
f) Diminution de l’immunité cellulaire
2
a) diminution des sécrétions acides de l’estomac.
3
c) la détérioration de la fonction rénale.
4
d) Toutes ces réponses
5
b) Faux
6
d) Toutes ces réponses
7
b) L’arthrite
c) Les cataractes
d) L’hypertension artérielle
e) Les cardiopathies
f) L’incontinence
h) Le diabète
i) Les dorsalgies
k) Le glaucome
l) Les allergies alimentaires ou autres
8
a) Le cancer du poumon
b) Les cardiopathies
c) Les accidents vasculaires cérébraux
e) Les maladies respiratoires
